Leki z grupy agonistów GLP-1 to nowość na rynku preparatów odchudzających. W mediach mówi się o nich w samych superlatywach, ale na ile są one tak naprawdę bezpieczne i skuteczne? Dlaczego większość osób zaprzestaje ich stosowania już po kilku miesiącach i czym grozi przerwanie leczenia? Co sprawia, że utrata wagi w pewnym momencie się zatrzymuje? Odpowiedzi na te i wiele innych pytań poznamy w tej serii 24 artykułów poświęconych lekom GLP-1.
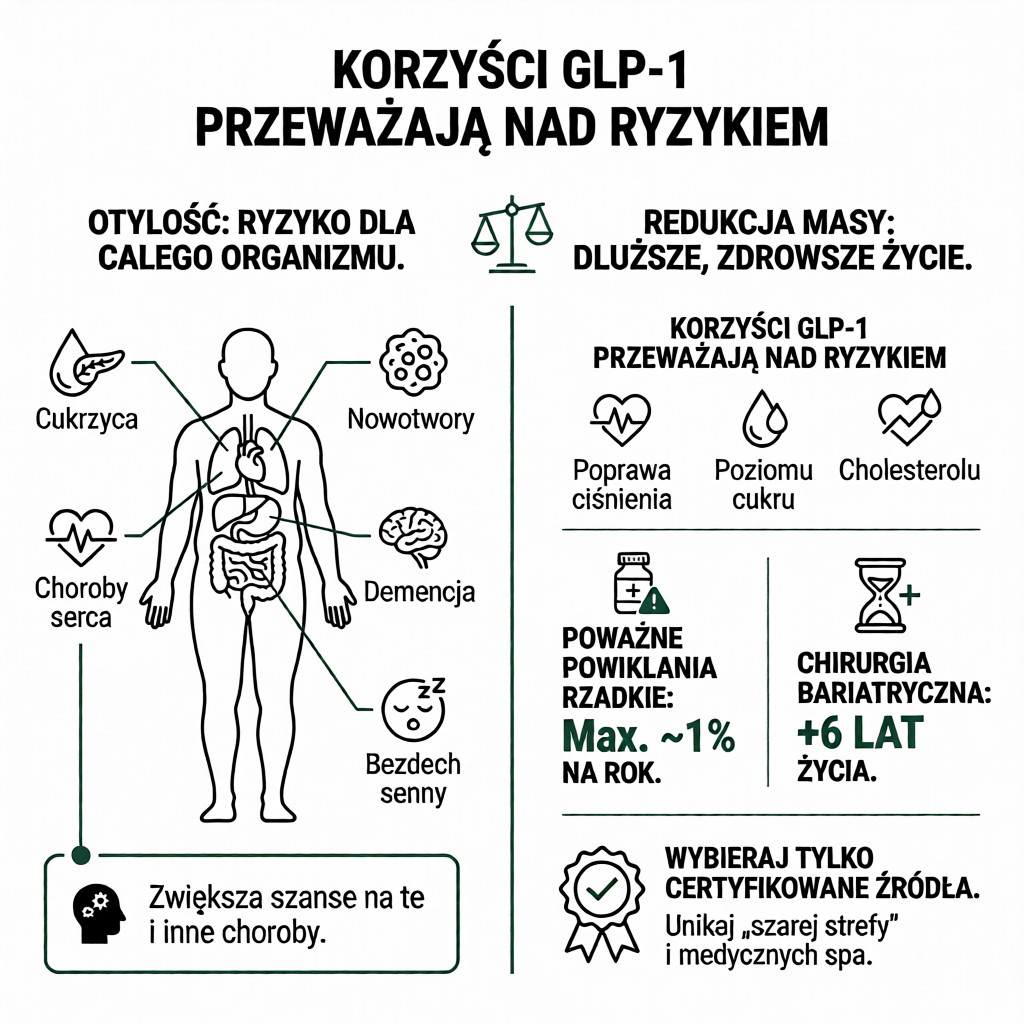
Nawet producenci leków odchudzających z grupy agonistów GLP-1 przyznają, że lista potencjalnie poważnych skutków ubocznych jest długa [1], [2]. Z drugiej strony warto zauważyć, że bezwzględne ryzyko wystąpienia groźnych powikłań, takich jak zapalenie trzustki, rak tarczycy czy niedrożność jelit, wynosi co najwyżej około 1% na każdy rok leczenia [3]. Oczywiście, gdy terapię stosują miliony pacjentów, nawet stosunkowo rzadkie działania niepożądane dotkną dużej liczby osób [3]. Należy jednak pamiętać, że istnieje jeszcze jeden stan, który niesie ze sobą poważne skutki uboczne – jest nim mianowicie otyłość.
Jednym z potencjalnych „skutków ubocznych” leków GLP-1 może być ich nadmierna skuteczność i, co za tym idzie, zbyt drastyczna utrata wagi [4]. Tłumienie apetytu bywa na tyle silne, że, dla przykładu, pewna pacjentka po przyjęciu pierwszej dawki postanowiła przejść na dietę składającą się wyłącznie z wody i bezkalorycznych napojów gazowanych [4]. Zdarza się też, że pacjenci rozważają jedzenie tylko raz w tygodniu [4].
Ryzyko ryzykiem, ale w przypadku leków odchudzających każda dyskusja na temat zagrożeń względem korzyści musi uwzględniać dobroczynny wpływ samej redukcji masy ciała.
Otyłość też ma swoje skutki uboczne
Nadmiar tkanki tłuszczowej stanowi główny czynnik ryzyka chorób metabolicznych obejmujących niemal każdy narząd naszego organizmu [5]. Mowa tu o schorzeniach takich jak: cukrzyca typu 2, choroba niedokrwienna serca, udar mózgu, demencja, choroby wątroby, bezdech senny, choroba zwyrodnieniowa stawów, niepłodność, liczne nowotwory, w tym rak piersi i jelita grubego, a nawet zaburzenia psychiczne [5].
W tym miejscu warto przyjrzeć się ogólnym efektom zdrowotnym u osób poddających się chirurgii bariatrycznej, która, jakby nie patrzeć, jest metodą dość inwazyjną.
Chirurgia bariatryczna: ryzyko kontra 6 lat życia
W Stanach Zjednoczonych operacjom bariatrycznym poddaje się ponad 250 000 pacjentów rocznie [6]. Jedną z najpopularniejszych technik jest wyłączenie żołądkowe (ang. gastric bypass), uznawane za „złoty standard” ze względu na wysoki profil bezpieczeństwa [7]. Śmiertelność w przypadku tego zabiegu wynosi mniej niż 0,5% [7].
Innymi słowy zabieg ten zabija nie więcej niż 1 na 200 pacjentów. Czy to aby na pewno świadczy o „wysokim profilu bezpieczeństwa”?
Nie da się ukryć, że operacja ta wiąże się z poważną ingerencją w anatomię przewodu pokarmowego, ale pozwala na długotrwałą utratę wagi rzędu 25% [7]. Jest to wynik zbliżony do najlepszych rezultatów osiąganych dzięki lekom GLP-1 [7]. Przy założeniu, że priorytetem jest wyłącznie wydłużenie życia, czy korzyści z utraty wagi mogą przeważyć nad ryzykiem śmierci podczas zabiegu? Metaanaliza badań obejmujących łącznie ponad 3,6 miliona pacjentów sugeruje, że bezpośrednio w wyniku operacji umiera tylko około 1 na 1250 osób (śmiertelność: 0,08%) [8]. U tych co przeżyją odnotowuje się istotny spadek masy ciała, toteż chirurgię bariatryczną powiązano z wydłużeniem życia o 6 lat [8]. Zatem statystycznie rzecz biorąc, chirurgia bariatryczna może znacząco wydłużyć życie, nawet po uwzględnieniu ryzyka zgonu na stole operacyjnym [8].
Rzecz jasna istnieje również ryzyko powikłań [8]. Mniej więcej 25% pacjentów bariatrycznych doświadcza skutków ubocznych na przestrzeni 5 lat po zabiegu, a w przypadku 2% sytuacja jest na tyle poważna, że konieczny jest powrót na stół operacyjny [8]. No i tutaj właśnie ujawnia się przewaga farmakoterapii [8]. Skutki uboczne wywołane przez leki ustępują zazwyczaj po ich odstawieniu [8]. Natomiast w przypadku chirurgicznego usunięcia części żołądka lub ingerencji w budowę jelit, możliwości cofnięcia zmian są już znacznie bardziej ograniczone [8].
W 2024 r. opublikowano przegląd i metaanalizę badań w zakresie skutków operacji bariatrycznych [9]. Wykazano tutaj, że choć osoby po operacji mogą być bardziej zagrożone popełnieniem samobójstwa, złamaniami kości i refluksem żołądkowym, to jednocześnie rzadziej cierpią na cukrzycę, nadciśnienie i zbyt wysoki poziom cholesterolu, a także na nowotwory i choroby układu krążenia [9].
Szczegółowa analiza wygląda następująco. Biorąc pod uwagę jedynie powiązania istotne statystycznie, ustalono, że osoby po operacji bariatrycznej mają niższe całkowite ryzyko zgonu w wyniku wszystkich przyczyn razem wziętych, a także konkretnie w wyniku cukrzycy, raka i chorób sercowo-naczyniowych [9]. Są jednak bardziej narażone na ryzyko popełnienia samobójstwa [9]. W kwestii zdrowia metabolicznego obserwuje się mniejsze ryzyko rozwoju, a w razie konieczności, większe szanse na wyleczenie, schorzeń takich jak cukrzyca, nadciśnienie i hipercholesterolemia [9]. Rzadziej występują też powikłania cukrzycowe [9]. Jeśli chodzi o nowotwory, spada ryzyko zachorowania zarówno na raka w ogóle, jak i poszczególne jego rodzaje, w tym raka piersi, jelita grubego, czy płuc [9]. Obniża się również ryzyko rozwoju wszystkich uwzględnionych chorób układu krążenia oraz większości chorób układu pokarmowego, z wyjątkiem refluksu po rękawowej resekcji żołądka [9]. Ryzyko kamicy nerkowej może być wyższe lub niższe w zależności od zabiegu, ale w ujęciu ogólnym operacje bariatryczne wydają się działać na nerki ochronnie [9]. W zakresie zdrowia kobiet zaobserwowano, że po operacjach rzadziej występuje nietrzymanie moczu i zespół policystycznych jajników (PCOS) [9]. Spada również ryzyko powikłań ciążowych, choć jeśli chodzi o zdrowie niemowląt wyniki są już niejednoznaczne – odnotowuje się więcej przedwczesnych porodów i zgonów [9]. Ponadto wśród pacjentów bariatrycznych rzadziej występują zaburzenia lękowe i depresja, ale wzrasta ryzyko samookaleczania [9]. Poza tym mniejsza jest liczba przypadków hospitalizacji i zgonu w wyniku COVID-19 [9].
Widzimy zatem, że w ujęciu ogólnym korzyści znacznie przewyższają ryzyko, ale tak naprawdę świadczy to nie tyle o dobroczynnym działaniu samej chirurgii, co raczej o zagrożeniach związanych z nadmiarem tkanki tłuszczowej.
W przypadku leków GLP-1 obserwujemy bardzo podobną poprawę, zarówno pod względem czynników ryzyka, a więc kontroli poziomu cukru we krwi, ciśnienia tętniczego i cholesterolu, jak i wyników klinicznych, na przykład spadek ryzyka zgonu [8]. Idąc tym tropem, można śmiało stwierdzić, że u większości osób otyłych korzyści jakie niesie za sobą stosowanie leków GLP-1 powinny zdecydowanie przewyższać ryzyko [10] – podobnie jak w przypadku chirurgii bariatrycznej.
Koszt, ryzyko i leki z szarej strefy
Nie zmienia to oczywiście faktu, że preparaty te są pod wieloma względami problematyczne. Nadal pozostaje przecież kwestia wysokich kosztów, które co gorsza ponosić trzeba najprawdopodobniej dożywotnio [11]. Niepokojący jest też brak wiedzy na temat skutków ubocznych tych leków w perspektywie długoterminowej [11]. A wszystko to przy założeniu, że pacjent przyjmuje właściwy lek, co, jak się okazuje, nie jest wcale takie oczywiste. Niedobory tych preparatów skłoniły pacjentów do korzystania z aptek recepturowych, sporządzających własne wersje leków, niezatwierdzone przez amerykańską Agencję Żywności i Leków (FDA) [5]. W przeszłości podobne sytuacje prowadziły do poważnych problemów w zakresie zdrowia publicznego, takich jak epidemia grzybiczego zapalenia opon mózgowych wywołana przez zanieczyszczone pleśnią butelki z lekami [12]. Ostatecznie poszkodowanych zostało 751 pacjentów, a ponad 60 zmarło [12].
Apteki recepturowe nie są jednak najgorszą opcją. Podlegają przynajmniej jakimkolwiek regulacjom, czego nie można powiedzieć o tak zwanych medycznych spa, które działają praktycznie bez żadnego nadzoru [12]. Osoby przyjmujące leki naśladujące GLP-1 wydają się puszczać mimo uszu wszelkie ostrzeżenia ze strony FDA [13], [14]. Jak dosadnie ujął to artykuł w magazynie Rolling Stone: „FDA ostrzega przed Ozempikiem, ale… ludzie mają to gdzieś” [15].
Prawdą jest, że leki te mogą poprawiać czynniki ryzyka, ale ostateczny bilans korzyści i zagrożeń zależy od konkretnych wyników klinicznych [8]. Czy osoby przyjmujące leki GLP-1 rzeczywiście żyją dłużej? Czy rzadziej dochodzi u nich do groźnych zdarzeń sercowo-naczyniowych takich jak zawał serca? Przekonamy się w następnym artykule.
 Źródło: NutritionFacts.org
Źródło: NutritionFacts.org
Bibliografia:
[1] WEGOVY (semaglutide) injection, for subcutaneous use. US FDA. Jun 2021.[2] ZEPBOUND™ (tirzepatide) Injection, for subcutaneous use. US FDA. Nov 2023.
[3] As Semaglutide’s Popularity Soars, Rare but Serious Adverse Effects Are Emerging – PubMed
[4] Highway to the danger zone? A cautionary account that GLP-1 receptor agonists may be too effective for unmonitored weight loss – PubMed
[5] Review article: Pharmacologic management of obesity – updates on approved medications, indications and risks – PubMed
[6] What Is Best for Weight Loss? A Comparative Review of the Safety and Efficacy of Bariatric Surgery Versus Glucagon-Like Peptide-1 Analogue – PubMed
[7] Milestones in the journey towards addressing obesity; Past trials and triumphs, recent breakthroughs, and an exciting future in the era of emerging effective medical therapies and integration of effective medical therapies with metabolic surgery – PubMed
[8] Contemporary Management of Obesity: A Comparison of Bariatric Metabolic Surgery and Novel Incretin Mimetic Drugs – PubMed
[9] Association of bariatric surgery with indicated and unintended outcomes: An umbrella review and meta-analysis for risk-benefit assessment – PubMed
[10] Anti-obesity drugs’ side effects: what we know so far – PubMed
[11] Embracing the Pros and Cons of the New Weight Loss Medications (Semaglutide, Tirzepatide, Etc.) – PubMed
[12] GLP-1 agonists: A review for emergency clinicians – PubMed
[13] FDA’s Concerns with Unapproved GLP-1 Drugs Used for Weight Loss | FDA
[14] FDA alerts health care providers, compounders and patients of dosing errors associated with compounded injectable semaglutide products | FDA
[15] Ozempic, Semaglutide Users Ignore FDA Warning on Compound Drugs
